"تاسوکو هونجو" نیز به شکل موازی یک پروتئین را در سلولهای ایمنی کشف کرد و پس از بررسی دقیق عملکرد آن، در نهایت عنوان کرد که آن هم به عنوان ترمز، اما با مکانیزمی متفاوت عمل میکند.

 دو دانشمند آمریکایی و ژاپنی به دلیل توسعه یک روش درمانی جدید در مبارزه با سرطان، موفق به تصاحب جایزه نوبل پزشکی 2018 شدند.
دو دانشمند آمریکایی و ژاپنی به دلیل توسعه یک روش درمانی جدید در مبارزه با سرطان، موفق به تصاحب جایزه نوبل پزشکی 2018 شدند.به نقل از نوبل پرایز، جیمز آلیسون و تاسوکو هونجو دو ایمنیشناس آمریکایی و ژاپنی هستند که به دلیل توسعه یک روش درمانی جدید برای مبارزه با سرطان با بهرهگیری از سیستم ایمنی بدن برای حمله به سلولهای سرطانی، برنده جایزه نوبل پزشکی 2018 شدند.
سرطان هر ساله جان میلیونها انسان را میگیرد و یکی از بزرگترین چالشهای سلامت بشریت است. این دو دانشمند با تحریک توانایی ذاتی سیستم ایمنی بدن برای حمله به سلولهای تومور، یک اصل کاملا جدید برای درمان سرطان ایجاد کردهاند.
"جیمز پی.آلیسون" پروتئین شناخته شدهای را مطالعه کرد که به عنوان ترمز بر روی سیستم ایمنی عمل میکند. او متوجه پتانسیل آزاد کردن این ترمز شد که به این ترتیب، سلولهای ایمنی به تومورها حمله میکنند. وی سپس این مفهوم را به روش جدیدی برای درمان بیماران مبتلا به سرطان توسعه داد.
"تاسوکو هونجو" نیز به شکل موازی یک پروتئین را در سلولهای ایمنی کشف کرد و پس از بررسی دقیق عملکرد آن، در نهایت عنوان کرد که آن هم به عنوان ترمز، اما با مکانیزمی متفاوت عمل میکند.
تاثیرگذاری درمانهای مبتنی بر کشف هونجو به اثبات رسیده است. این روشها به طور قابل ملاحظهای در مبارزه با سرطان موثر هستند.
آلیسون و هونجو نشان دادند که چگونه استراتژیهای مختلف برای مهار ترمزهای سیستم ایمنی بدن میتواند در درمان سرطان استفاده شود.
اکتشافات اساسی این دو نوبلیست، نقطه عطفی در مبارزه علیه سرطان است.
آیا میتوان خط دفاعی ایمنی ما را علیه سرطان شوراند؟
سرطان انواع مختلفی دارد که همه آنها با گسترش و زاد و ولد غیر قابل کنترل سلولهای غیر طبیعی، با توانایی گسترش به اندامها و بافتهای سالم همراه است.
برخی از روشهای درمانی برای درمان سرطان، از جمله جراحی، اشعهدرمانی و سایر روشها، جایزه نوبل را در سالهای گذشته دریافت کردهاند که شامل روش درمان هورمونی برای درمان سرطان پروستات توسعه یافته توسط "هاگینز"(Huggins) در سال 1966، روش شیمیدرمانی توسط "الیون"(Elion) و "هیچنز"(Hitchins) در سال 1988 و پیوند مغز استخوان برای سرطان خون(لوسمی) توسط "توماس"(Thomas) در 1990 هستند.
با این حال، درمان سرطان در مرحله پیشرفته خود بسیار دشوار است و استراتژیهای درمانی نوآورانه و جدید به شدت مورد نیاز است.
در اواخر قرن نوزدهم و آغاز قرن بیستم، مفهومی پدیدار شد که فعالسازی سیستم ایمنی ممکن است یک راهبرد برای حمله به سلولهای تومور باشد.
به همین منظور، تلاشهایی برای از آلوده کردن بیماران به برخی باکتریها برای فعال کردن سیستم دفاع بدن آنها انجام شد. این تلاشها اثرات نسبتا کمی داشت، اما گونههای مختلفی از این روش امروزه در درمان سرطان مثانه استفاده میشود.
دانشمندان دریافتند که دانش بیشتری برای توسعه این روش لازم است. بسیاری از دانشمندان درگیر تحقیقات فشرده برای کشف مکانیزمهای اساسی تنظیم کننده ایمنی شدند و نشان دادند که چگونه سیستم ایمنی میتواند سلولهای سرطانی را تشخیص دهد.
به رغم پیشرفت علمی قابل توجه، تلاش برای ایجاد استراتژیهای جدید به طور کلی در برابر سرطان دشوار بود.
شتابدهندهها و ترمزهای سیستم ایمنی
ویژگی اساسی سیستم ایمنی بدن ما توانایی تشخیص "خودی" از "غیر خودی" است تا بتواند به باکتریها، ویروسها و دیگر خطرات حمله کند و آنها را از بین ببرد.
سلولهای T، یک نوع از گلبولهای سفید خون، بازیگران کلیدی در این دفاع هستند. نشان داده شد که سلولهای T دارای گیرندههایی هستند که به ساختارهایی میچسبند که به عنوان "غیر خودی" شناخته میشوند و این تعاملات باعث میشود سیستم ایمنی بدن در حالت دفاعی قرار گیرد.
اما پروتئینهای اضافی که به عنوان شتابدهندههای سلولهای T عمل میکنند نیز برای ایجاد یک پاسخ ایمنی کامل مورد نیاز هستند.
بسیاری از دانشمندان در این تحقیقات اساسی مهم مشارکت داشتهاند و پروتئینهای دیگر را که به عنوان ترمز روی سلولهای T عمل میکنند و مانع فعالسازی سیستم ایمنی بدن میشوند، شناسایی کردهاند.
ایجاد این تعادل پیچیده بین شتابدهندهها و ترمزها برای کنترل ضروری است و تضمین میکند که سیستم ایمنی به اندازه کافی درگیر حمله به میکروارگانیسمهای خارجی است، در حالی که اجتناب از فعالیت بیش از حد میتواند منجر به تخریب سلولها و بافتهای سالم شود.
یک اصل جدید برای ایمنیدرمانی
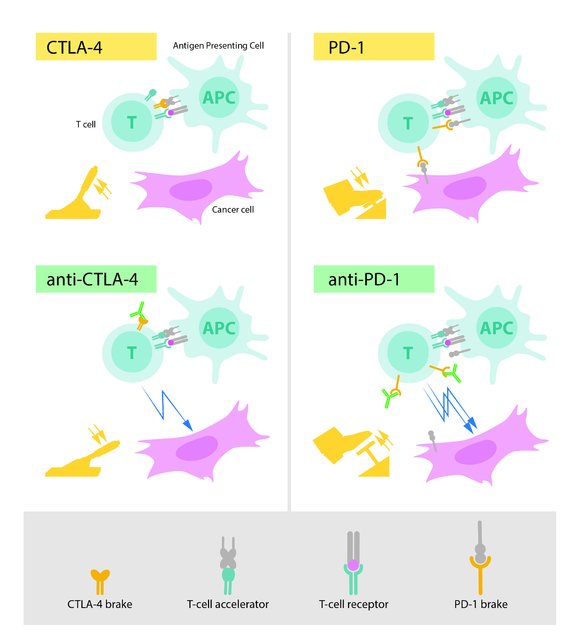
جیمز آلیسون برنده جایزه نوبل پزشکی 2018 در طول دهه 1990 در آزمایشگاه خود در دانشگاه کالیفرنیا برکلی، پروتئین سلول T موسوم به "CTLA-4" را مطالعه کرد. او یکی از چندین دانشمندی بود که مشاهداتی را مبنی بر اینکه CTLA-4 به عنوان ترمز روی سلولهای T عمل میکند، اعلام کرد.
سایر تیمهای تحقیقاتی، این مکانیزم را به عنوان یک هدف در درمان بیماریهای خودایمنی مورد استفاده قرار دادند.
با این حال آلیسون ایده کاملا متفاوتی داشت. وی یک پادتن ایجاد کرده بود که میتوانست به CTLA-4 متصل شود و عملکرد آن را مسدود کند.
او اکنون به بررسی این پرداخته است که آیا انسداد CTLA-4 میتواند ترمز سلول T را از بین ببرد و سیستم ایمنی بدن را برای حمله به سلولهای سرطانی آزاد کند یا نه.
آلیسون و همکارانش در پایان سال 1994 یک آزمایش اولیه انجام دادند که نتایج چشمگیری داشت.
موشهای سرطانی تحت درمان با پادتنهایی که ترمز را مهار میکنند و فعالیت سلولهای T ضد تومور را فعال میکنند، درمان شدند.
علیرغم اینکه آلیسون از سوی صنعت داروسازی مورد بیتوجهی و بیمهری قرار گرفت، اما تلاشهای مصرانه خود را برای توسعه استراتژیهای درمان انسانی سرطان ادامه داد.
سرانجام این تلاشها نتیجه داد و در سال 2010 یک مطالعه مهم بالینی اثرات قابل توجهی در بیماران مبتلا به ملانوم پیشرفته که یک نوع سرطان پوست است، نشان داد. علائم سرطان باقی مانده در چندین بیمار ناپدید شد، چنان که چنین نتایج قابل توجهی در این گروه بیماران در هیچ روش درمانی دیگری دیده نشده است.
کشف PD-1 و اهمیت آن در درمان سرطان
در سال 1992، چند سال قبل از کشف آلیسون، "تاسوکو هونجو" پروتئین PD-1، یکی دیگر از پروتئینهای سطح سلولهای T را کشف کرد. وی تصمیم گرفت تا نقش آن را دریابد و به بررسی دقیق عملکرد آن در یک مجموعه از آزمایشات در آزمایشگاه خود در دانشگاه کیوتو پرداخت که چندین سال به طول انجامید.
نتایج نشان داد PD-1 شبیه به CTLA-4، به عنوان یک ترمز روی سلول T عمل میکند، اما مکانیزم متفاوتی دارد.
انسداد پروتئین PD-1 در آزمایشهای حیوانی نیز روش امیدوارکنندهای در مبارزه با سرطان از خود نشان داد.
این روش، راه را برای استفاده از PD-1 به عنوان یک هدف در درمان بیماران مبتلا به سرطان هموار کرد. توسعه کلینیکی این روش و یک مطالعه کلیدی در سال 2012، اثربخشی واضح آن در درمان بیماران مبتلا به انواع مختلف سرطان را نشان داد. نتایج چشمگیر بود و منجر به بهبودی طولانی مدت و درمان احتمالی در چندین بیمار مبتلا به سرطان متاستاتیک شد که قبلا اساسا غیرقابل درمان بود.
ایمنیدرمانی سرطان، امروزه و آینده
پس از آنکه مطالعات اولیه اثر فوقالعاده انسداد CTLA-4 و PD-1 را نشان داد، توسعه و پیشرفت این روش درمانی به شکل چشمگیری پیگیری شد.
اکنون ما میدانیم که این درمان که اغلب به عنوان "درمان بازرسی ایمنی" نامیده میشود، نتایج قابل ملاحظهای را برای گروههای خاصی از بیماران مبتلا به سرطان پیشرفته به همراه دارد.
عوارض جانبی ناخواسته در این روش هم همانند سایر درمانهای سرطان دیده میشود که میتواند جدی و حتی تهدید کننده باشد. این عوازض ناشی از پاسخ ایمنی بیش از حد بدن هستند که منجر به واکنشهای خودایمنی میشود، اما معمولا قابل کنترل هستند.
تحقیقات مستمر و متمرکز بر مکانیزم این روش، با هدف بهبود درمان و کاهش عوارض جانبی در حال انجام است.
از بین این دو راهکار درمانی، اثبات شده است که بازرسی ایمنی در برابر PD-1، اثرات مثبتتر و نتایج بهتری در چندین نوع سرطان، از جمله سرطان ریه، سرطان کلیه، لنفوم و ملانوم داشته است.
مطالعات بالینی جدید نشان میدهد که درمان ترکیبی، یعنی هدف قرار دادن هر دو پروتئین CTLA-4 و PD-1، همانطور که در بیماران مبتلا به ملانوم دیده میشود، میتواند حتی بیشتر موثر باشد. بنابراین، آلیسون و هونجو تلاشهای زیادی را برای ترکیب راهبردهای خود برای آزاد کردن ترمزهای سیستم ایمنی با هدف حذف سلولهای تومور کردهاند.
در حال حاضر تعداد زیادی از آزمایشات در برابر بسیاری از انواع سرطان انجام میشود و پروتئینهای جدید به عنوان اهداف جدید، مورد آزمایش قرار میگیرند.
دانشمندان برای بیش از 100 سال تلاش کردند تا سیستم ایمنی بدن را در مبارزه با سرطان دخالت دهند. تا زمانی که کشفهای دو برنده نوبل امسال پدید آمد و موجب تحول در درمان سرطان شد.
منبع: ایسنا
ارسال نظر